Мигрень — это сложное неврологическое состояние, которое значительно ухудшает качество жизни. Многие женщины испытывают мигренозные приступы перед, во время или после менструации из-за изменений гормонального фона. В этой статье мы рассмотрим связь между мигренью и менструальным циклом, причины головной боли в эти периоды, а также эффективные методы лечения и профилактики. Понимание этих аспектов поможет женщинам лучше справляться с мигренью и улучшить самочувствие в критические дни.
Причины, способствующие возникновению мигрени
Причины возникновения мигрени во время менструации объяснить достаточно сложно. Безусловно, гормоны играют ключевую роль в развитии сильных головных болей, однако утверждать, что заболевание связано исключительно с изменениями в гормональном фоне, было бы ошибочно. Существуют и другие факторы, способствующие появлению мигрени: недостаток сна, стрессовые ситуации, переутомление. Например, мигрень может проявляться как у девочек, так и у мальчиков, причем у последних приступы могут быть даже более частыми в определенные возрастные периоды.
Факторы, не связанные с гормонами, которые могут спровоцировать мигрень во время менструации:
- Эмоциональная нестабильность;
- Реакция организма на противозачаточные средства;
- Дистония;
- Хроническая усталость;
- Употребление алкоголя в период менструации;
- Аллергическая реакция на распад белков яйцеклетки;
- Отечность мозговых тканей;
- Чрезмерная чувствительность сосудистой системы к спазмам, вызванным сокращением матки и обильными кровотечениями;
- Реакция на гормон эстроген, присутствующий в организме;
- Избыточное накопление жидкости.
Если сильная головная боль, такая как мигрень, совпадает с менструацией, её называют менструальной мигренью.
Если же приступы начинаются за несколько дней до менструации, это называется предменструальной мигренью. Данное определение применимо в том случае, если в течение всего цикла аналогичные боли не наблюдались. Обычно мигрень перед месячными сопровождается рядом других симптомов:
- Общее недомогание;
- Повышенная сонливость или бессонница;
- Отечность;
- Набухание и болезненность молочных желез;
- Снижение умственной активности;
- Депрессивное состояние;
- Чувство тревоги и страха;
- Легкое головокружение и тошнота;
- Резкие изменения настроения.
Существует также ложная мигрень менструального характера, которая не привязана к конкретному времени второй фазы менструального цикла и может возникать спонтанно.
Среди редких типов головных болей выделяют мигрень, возникающую после менструации, и мигрень во время овуляции.
Сильная головная боль, возникающая перед, во время или после критических дней, является распространенной проблемой, с которой сталкиваются многие женщины. Врачи отмечают, что такие боли могут быть связаны с изменениями уровня гормонов, особенно эстрогена и прогестерона. Эти колебания могут вызывать сосудистые реакции, приводящие к мигреням или напряженным головным болям.
Специалисты рекомендуют вести дневник симптомов, чтобы выявить возможные триггеры и лучше понять индивидуальные паттерны. В некоторых случаях может быть полезно применение нестероидных противовоспалительных препаратов или других методов, таких как релаксация и физическая активность. Важно также проконсультироваться с врачом, если боли становятся слишком интенсивными или частыми, чтобы исключить другие возможные причины и подобрать оптимальное лечение.

Мигрень перед месячными или беременность?
Если женщина страдает от мигрени перед началом менструации и испытывает сопутствующие симптомы, это может затруднить определение наступления беременности. Одним из основных признаков беременности является изменение менструального цикла, которое может сопровождаться головной болью, повышенной раздражительностью, сонливостью, изменениями аппетита, общей слабостью и тошнотой. Эти симптомы также могут наблюдаться при мигрени, что ставит женщину в затруднительное положение: это беременность или предменструальный синдром?
Одним из распространенных симптомов является дискомфорт в области груди. Грудь может стать более чувствительной и болезненной. В случае беременности это нормальный процесс, вызванный гормональными изменениями в организме. Однако при мигрени болезненные ощущения в груди могут свидетельствовать о гормональных сбоях.
Существуют случаи, когда в первые месяцы беременности продолжаются менструальные выделения. При имплантации яйцеклетки в стенку матки могут происходить небольшие разрывы, что приводит к кровотечениям. Эти так называемые менструации обычно менее обильны и имеют коричневый оттенок.
Если вы испытываете подобные переживания, не стоит долго размышлять. Это сигнал к тому, чтобы обратиться к врачу.
| Причина | Симптомы | Рекомендации |
|---|---|---|
| Предменструальный синдром (ПМС) | Тупая, пульсирующая головная боль, часто сопровождающаяся раздражительностью, усталостью, отеками, изменением настроения. Может начинаться за несколько дней до менструации и продолжаться в первые дни. | Образ жизни: Регулярные физические нагрузки, сбалансированное питание (снижение потребления соли, сахара, кофеина), достаточный сон. Медикаменты: Безрецептурные обезболивающие (ибупрофен, парацетамол), по назначению врача – диуретики, гормональные препараты. Дополнительно: Магний, витамин B6, травяные чаи (ромашка, мята). |
| Менструальная мигрень | Сильная, пульсирующая головная боль, обычно односторонняя, сопровождающаяся тошнотой, рвотой, светобоязнью, звукобоязнью. Часто возникает за 2 дня до менструации и продолжается до 3 дней после ее начала. | Медикаменты: Триптаны (суматриптан, золмитриптан), НПВС (напроксен), противорвотные средства. Профилактика: По назначению врача – гормональные контрацептивы, бета-блокаторы, антидепрессанты. Дополнительно: Избегание триггеров (стресс, недосып, определенные продукты), акупунктура. |
| Гормональные колебания (эстроген) | Головная боль, связанная с резким падением уровня эстрогена перед менструацией или во время нее. Может быть как мигренеподобной, так и тензионной. | Медикаменты: Безрецептурные обезболивающие, по назначению врача – гормональная терапия (например, эстрогеновые пластыри или гели в перименструальный период). Образ жизни: Снижение стресса, регулярный режим дня, избегание резких изменений в питании. |
| Дефицит железа (анемия) | Тупая, постоянная головная боль, часто сопровождающаяся слабостью, бледностью, головокружением, одышкой. Может усугубляться во время менструации из-за кровопотери. | Диагностика: Анализ крови на уровень ферритина и гемоглобина. Лечение: Препараты железа (по назначению врача), продукты, богатые железом (красное мясо, печень, шпинат), витамин С для лучшего усвоения железа. |
| Стресс и недосып | Тензионная головная боль (давящая, сжимающая, двусторонняя), которая может усиливаться в период менструации из-за повышенной уязвимости организма к стрессу. | Образ жизни: Достаточный сон (7-9 часов), техники релаксации (йога, медитация, дыхательные упражнения), регулярные перерывы в работе, избегание переутомления. Медикаменты: Безрецептурные обезболивающие. |
Лечение менструальной мигрени
Тяжелое течение заболевания может привести к возникновению неврологических нарушений, что ставит под угрозу полноценную жизнь. Это затрагивает как физическое состояние, так и умственные способности женщины. Снижение работоспособности может негативно сказаться на других аспектах жизни. Мигрень, возникающая во время менструации, может вызывать следующие расстройства:
- Ощущение оцепенения;
- Увеличенная рассеянность;
- Непоследовательная речь;
- Головокружение;
- Проблемы со зрением.
Игнорировать такие осложнения крайне опасно, так как они могут быстро прогрессировать. Следует отметить, что легкие проявления симптомов специалисты часто рассматривают как норму. Однако такие состояния, как рвота, повышение температуры, сильные кровотечения и нестабильный пульс требуют немедленной медицинской помощи.
Женщинам, склонным к менструальной мигрени, важно своевременно принимать медикаменты, чтобы предотвратить пульсирующие приступы головной боли.
Существует две категории препаратов. Первая предназначена для лечения пациентов с хроническими болями, в то время как вторая используется для профилактики заболевания. Профилактическое лечение целесообразно, если приступы слишком частые и происходят более трех раз в месяц. Выбор медикаментов для лечения мигрени зависит от особенностей заболевания. Индивидуальный подход врача имеет большое значение, так как средство, которое помогает одному пациенту, может оказаться неэффективным для другого. Иногда даже правильно подобранные таблетки теряют свою эффективность.
На рынке представлено множество гормональных препаратов. Если врач считает, что мигрень во время менструации связана с нехваткой эстрогена, он может назначить препарат, содержащий этот гормон.
Специалисты подчеркивают, что если женщина испытывает невыносимую боль, это может негативно сказаться на ее нервной системе. Для облегчения состояния пациентки назначаются анальгетики и нестероидные противовоспалительные препараты. Эти лекарства быстро устраняют симптомы. К ним относятся: Нурафен, Пенталгин, Солпадеин, Аскофен-П, Вольтарен, Напроксен, Седальгин-Нео. Не рекомендуется принимать эти препараты более 15 дней в месяц, так как избыток нестероидных средств может привести к возникновению других типов головной боли.
Существует широкий ассортимент гомеопатических средств, которые врач подбирает для комплексного лечения.

Правильное питание при мигрени
Режим питания играет ключевую роль. Голодание может стать триггером для мигрени в период менструации. Снижение уровня сахара в крови приводит к сбоям в функционировании нервной и вегетативной систем. Лучше есть небольшими порциями, но чаще, чем один раз в день плотно насыщаться.
Головные боли, которые ощущаются как распирание, возникают из-за повышения уровня серотонина. В сосудах головного мозга происходят резкие изменения: сначала они сужаются, а затем расширяются. Приступы могут также вызываться наличием в организме нитритов, тираминов, гистаминов, глутамата натрия и гистамина. Поэтому рекомендуется исключить из рациона продукты, богатые этими веществами. К ним относятся: сыры с длительным сроком созревания, цитрусовые, кислая капуста, копчености, бобовые, жирная пища, орехи, алкоголь и некоторые пищевые добавки.
Следует ограничить потребление таких напитков, как чай, кофе, энергетики и кола. Хотя иногда кофеин может помочь облегчить головную боль, это работает только на начальных стадиях её появления.
Рекомендуется включать в рацион: овощи в любом виде, молочные продукты, растительное масло, мясо, рыбу, фрукты, компоты и некрепкий чай. Специалисты отмечают, что нехватка магния может способствовать возникновению мигрени. Для восполнения этого элемента полезно употреблять хлеб, овсяные хлопья и морскую капусту. Особенно много магния содержится в дыне.
Физиопроцедуры
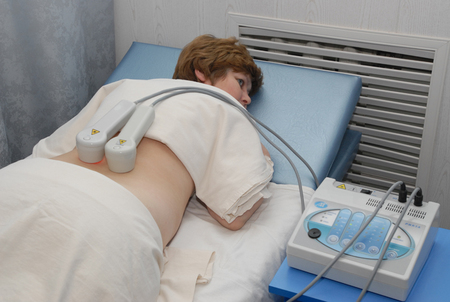
Физиотерапевтические методы лечения помогают восстановить нормальный тонус сосудов и оказывают благоприятное влияние на центральную нервную систему. В этом процессе используется электрофорез с различными эффектами. Для сужения сосудов применяют электрофорез с такими препаратами, как эуфиллин, платифиллин и мезатон. Для расширения сосудов используются никотиновая кислота и папаверин. Процедуры проводятся в амбулаторных условиях и не назначаются в период обострения приступов.
В домашних условиях можно проводить терапию с помощью аппарата «Азор-ИК», который осуществляет информационно-волновое воздействие.
Также возможно использование контактной и стабильной методики для магнитотерапии в домашних условиях. Для этого предназначены аппараты «Полюс-2Д».
В некоторых случаях врач может рекомендовать комплексное применение физиопроцедур. Электрофорез может сочетаться с информационно-волновым лечением и магнитотерапией.
Все процедуры должны проводиться исключительно в промежутках между приступами мигрени.
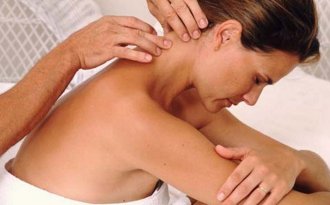
Массаж
Массаж – это один из самых доступных методов для облегчения мигрени. Для начала сядьте на стул и выполните незначительные движения головой, чтобы расслабить напряжённые мышцы. Такой подход к массажу помогает снять эмоциональное напряжение.
Точечный массаж следует проводить аккуратно, избегая болезненных ощущений. Лёгкими круговыми движениями массируйте каждую точку не более трёх минут.
Предлагается метод 5-точечного массажа, который включает точки на задней стороне головы.
- Первая точка расположена в месте соединения позвоночника и черепа. Надавите на неё пальцем и выполните круговые движения.
- Две следующие точки находятся по бокам от первой, на уровне соединения. Если провести руками вдоль шеи, вы сможете найти эти углубления.
- Ещё две точки располагаются в области сосцевидных отростков у основания черепа.
- Все точки массируйте так же, как и первую. После этого сделайте поглаживающие движения от точек к плечам и позвоночнику.
Профилактика мигрени
Темнота, тишина и спокойствие – это важные условия, которые могут помочь облегчить приступ мигрени. Более того, соблюдая определенные меры предосторожности, эти же факторы могут служить профилактикой мигрени.
- Избегайте яркого мигающего света.
- Старайтесь поддерживать эмоциональное равновесие и не поддаваться излишним переживаниям. Например, лучше не смотреть трогательные фильмы.
- Не слушайте громкую музыку и создавайте спокойную атмосферу в вашем доме.
Сон оказывает положительное влияние на общее состояние здоровья. Важно выработать привычку ложиться и вставать в одно и то же время.
Полезно вести дневник, в который можно записывать, какие продукты вы употребляли в течение месяца, а также дни, когда возникали болевые ощущения. Позже проанализировав эти записи, вы сможете лучше понять свой организм и предотвратить приступы мигрени.

Влияние гормонов на головную боль
Гормональные изменения, происходящие в организме женщины в течение менструального цикла, могут оказывать значительное влияние на возникновение головной боли. Основные гормоны, участвующие в этом процессе, — эстроген и прогестерон. Их уровень колеблется на протяжении цикла, что может приводить к различным симптомам, включая головные боли.
Перед началом менструации уровень эстрогена начинает снижаться, что может вызывать предменструальный синдром (ПМС), одним из симптомов которого являются головные боли. У женщин, страдающих мигренью, это снижение гормонов может спровоцировать более интенсивные и частые приступы головной боли. Исследования показывают, что около 60% женщин с мигренью отмечают ухудшение состояния в предменструальный период.
Во время менструации уровень прогестерона также снижается, что может дополнительно усугублять головные боли. В это время женщины могут испытывать не только мигрени, но и напряженные головные боли, которые могут быть связаны с повышением чувствительности к боли из-за изменений в гормональном фоне.
После окончания менструации уровень эстрогена начинает постепенно повышаться, что может привести к улучшению состояния. Однако у некоторых женщин головные боли могут сохраняться и в этот период, что может быть связано с индивидуальными особенностями организма или наличием сопутствующих заболеваний.
Важно отметить, что гормональные колебания могут влиять на женщин по-разному. У некоторых они могут вызывать сильные головные боли, в то время как другие могут не испытывать никаких симптомов. Это может зависеть от генетической предрасположенности, общего состояния здоровья, наличия хронических заболеваний и других факторов.
Для женщин, страдающих от головной боли, связанной с менструальным циклом, важно вести дневник симптомов, чтобы отслеживать связь между головными болями и фазами цикла. Это может помочь в выборе наиболее эффективных методов лечения и профилактики. В некоторых случаях может потребоваться консультация врача для назначения гормональной терапии или других методов лечения, направленных на снижение частоты и интенсивности головных болей.
Роль стресса и эмоционального состояния
Сильная головная боль, возникающая перед, во время или после менструации, может быть связана с различными факторами, включая стресс и эмоциональное состояние женщины. Эмоциональные колебания, которые часто сопровождают предменструальный синдром (ПМС), могут значительно влиять на общее самочувствие и вызывать головные боли.
Во время менструального цикла уровень гормонов, таких как эстроген и прогестерон, колеблется, что может приводить к изменениям в нейротрансмиттерах, отвечающих за передачу болевых сигналов. Эти гормональные изменения могут усугубляться стрессом, который, в свою очередь, вызывает напряжение в мышцах и повышает чувствительность к боли. Стресс может быть вызван различными факторами, включая рабочие нагрузки, семейные проблемы или личные переживания, и его влияние на организм может проявляться в виде головной боли.
Эмоциональное состояние женщины также играет важную роль в возникновении головной боли. Депрессия, тревога и раздражительность, часто возникающие в предменструальный период, могут привести к повышенной восприимчивости к боли. Исследования показывают, что женщины, страдающие от предменструального синдрома, чаще сообщают о головных болях, чем те, кто не испытывает подобных симптомов. Это может быть связано с тем, что эмоциональные расстройства могут усиливать восприятие боли и снижать болевой порог.
Кроме того, стресс может приводить к изменению образа жизни, что также может способствовать возникновению головной боли. Например, женщины, испытывающие стресс, могут меньше спать, неправильно питаться или избегать физической активности, что в свою очередь может усугубить симптомы головной боли. Важно отметить, что хронический стресс может привести к развитию мигрени, которая часто имеет выраженные симптомы и может быть связана с менструальным циклом.
Для управления головными болями, связанными со стрессом и эмоциональным состоянием, важно применять комплексный подход. Это может включать в себя методы релаксации, такие как медитация, йога или дыхательные упражнения, которые помогают снизить уровень стресса и улучшить общее самочувствие. Также стоит обратить внимание на режим сна и питания, чтобы поддерживать стабильный уровень энергии и минимизировать влияние гормональных изменений на организм.
В случае, если головные боли становятся регулярными и сильно влияют на качество жизни, рекомендуется обратиться к врачу для получения профессиональной помощи и возможного назначения лечения. Это может включать как медикаментозные, так и немедикаментозные методы, направленные на облегчение симптомов и улучшение эмоционального состояния.
Когда обращаться к врачу: симптомы, требующие внимания
Сильная головная боль, возникающая перед, во время или после менструации, может быть признаком различных состояний, требующих внимания специалиста. Важно понимать, что не все головные боли одинаковы, и некоторые из них могут сигнализировать о более серьезных проблемах со здоровьем.
Существует несколько симптомов, которые должны насторожить и побудить обратиться к врачу:
- Необычная интенсивность боли: Если головная боль резко усиливается и становится невыносимой, это может указывать на наличие серьезных заболеваний, таких как мигрень или другие неврологические расстройства.
- Продолжительность: Если головная боль длится более нескольких дней или не проходит после приема обычных обезболивающих, это также является поводом для обращения к врачу.
- Сопутствующие симптомы: Если головная боль сопровождается другими симптомами, такими как тошнота, рвота, светобоязнь, нарушения зрения или чувствительности, это может свидетельствовать о мигрени или других неврологических состояниях.
- Изменение характера боли: Если вы заметили, что головные боли стали более частыми или изменили свой характер, это может быть признаком того, что необходимо провести дополнительное обследование.
- Боль в сочетании с другими заболеваниями: Если у вас есть хронические заболевания, такие как гипертония или диабет, и вы начали испытывать сильные головные боли, это может указывать на ухудшение состояния здоровья.
- Возраст: У женщин старше 35 лет, особенно тех, кто курит или имеет другие факторы риска, головные боли могут быть связаны с более серьезными состояниями, такими как тромбообразование.
Обращение к врачу в случае появления указанных симптомов поможет исключить серьезные заболевания и получить необходимую помощь. Врач может назначить дополнительные исследования, такие как МРТ или КТ, а также анализы крови для определения возможных причин головной боли.
Важно помнить, что своевременное обращение за медицинской помощью может предотвратить развитие осложнений и улучшить качество жизни. Не стоит игнорировать сигналы своего организма, особенно если они становятся регулярными или интенсивными.